特発性大腿骨頭壊死症
とくはつせいだいたいこっとうえししょう
難病指定
特発性大腿骨頭壊死症とは、足の付け根の骨が壊死 (えし / 腐って死んでしまう事) する事により比較的急速に痛みが出る疾患です。
どのような症状か?
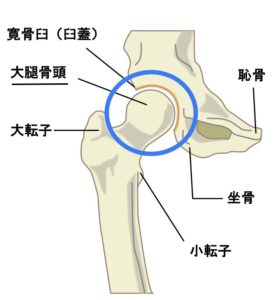
股関節 (こかんせつ) とは骨盤と大腿骨が噛み合う足の付け根部分を指します。
その股関節を作っている大腿骨の骨頭部 (先っぽ) が壊死した状態だけでは痛みを感じる事は少なく、骨頭が圧壊 (潰れて壊れる) して初めて痛みが出ることが多くなります。
股関節痛以外にも腰痛、ひざ痛としても現れる事があるため非常に判断が難しい疾患です。
何が原因で発症するのか?
はっきりした原因は不明です。可能性としてアルコールの過剰摂取やステロイドを長期服用している、血液凝固能亢進、脂質代謝異常、脂肪塞栓などが因果関係として挙げられます。
また、股関節部の骨折や脱臼に伴って大腿骨頭壊死となるものがありますが、これら (骨折や脱臼) を伴わない大腿骨頭の壊死を「特発性大腿骨頭壊死症」と呼びます。
特発性をよく「とっぱつせい」と読んでいる方を見かけますが、正しくは「とくはつせい」と読みます。
医療用語でこの「特発性」という言葉がでたら「明らかな原因がない」「原因不明」という意味になります。
特発性大腿骨頭壊死症の検査法
特発性大腿骨頭壊死症はレントゲン検査で確認される事もありますが、骨の破壊がまだ少ないものでは判別するのが困難なため非常に見逃されやすくなります。
また症状が坐骨神経痛、変形性股関節症などと似ているため確定診断は骨の破壊が進み大腿骨頭が圧壊 (あっかい / 潰れて壊れること) されて初めて可能です。
レントゲン検査で問題ないものでも痛みが続くようであればMRI検査を行います。MRIではレントゲン上では判断できない骨壊死を確認する事ができるため確定診断となります。
どんな治療法があるの?
保存療法
骨が壊死していても圧壊しなければ痛みが少なく
保存療法
の適応となります。安静や投薬、
物理療法
など経過を見ながら行い、痛みが消失するものはそのまま過ごすことが可能です。
また、一度壊死を起こすと元の骨に戻ることはありませんが、壊死部が小さなものでは修復されたという報告もあるようです。
手術療法
大腿骨頭部の変形を抑え、関節面を強くするための大腿骨内反骨切り術や大腿骨頭回転骨切り術などの手術が行われることがあります。
骨の温存手術が困難な場合は人工骨頭置換術 (じんこうこっとうちかんじゅつ) を行い、大腿骨頭をチタン製の人工関節に置き換えます。
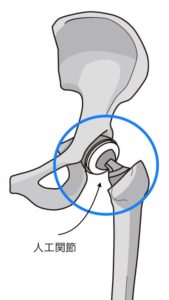
ただし近年、耐久性が飛躍的に向上している人工関節でも活動が多い人ほど傷みやすく、10~20年で入れ替えの再手術を行う必要がある場合もみられます。
また、股関節において大腿骨頭がハマる部分の受け皿である骨盤の寛骨臼(かんこつきゅう / 上の図参照)を突き破る中心性脱臼 (足の骨が骨盤を突き破り中に嵌入すること) を起こしたり、股関節の脱臼や動きの制限が残ることもあります。
まとめ
この「特発性大腿骨頭壊死症」ですが、本文にもありますように単純レントゲンでは非常に判別が難しく見逃されやすい疾患です。
ただし、痛みの状態からお医者さんに、痛みが続いたり強くなる時はもう一度後日、診察を受けるように促されることがあります。
一般的にクリニックや病院では一度目の診察時にレントゲン検査で異常が無いかを確認します。
特発性大腿骨頭壊死症や疲労骨折、初期の骨肉腫などは初見でレントゲン上は異常が見られないことが多く、クリニックや病院では数週間経っても痛みが続く場合、再診するとMRI検査を行うという流れになります。
このように一度の診察でレントゲンに異常が無いと言われても安心せず、数週間経過後も痛みが強い場合は2度目の診察を受けるか、セカンドオピニオン(他の病院やお医者さんに診てもらう)を受ける事をおすすめします。
股関節の痛みは「坐骨神経痛」や「変形性股関節症」から出るものが圧倒的に多いのでそこまで神経質に考える必要はないかもしれませんが、念のため「特発性大腿骨頭壊死症」を覚えておくと安心かと思います。